Herausragendes Qualitätsmanagement
Die Qualitätssicherung der CyberKnife Behandlung ist in unseren Radiochirurgie Zentren gelebte Praxis. Unsere enge Verbindung zur medizinischen und technischen Wissenschaft ist neben einer jahrzehntelangen Erfahrung in der Entwicklung der CyberKnife Technologie die beste Gewähr für höchste Qualitätsansprüche. Mit dem Einsatz und der Veröffentlichung unseres umfangreichen Qualitätsmanagement-Programms zur Auswertung der CyberKnife Behandlungsplanung, der Applikationsgenauigkeit und der Effektivität der Therapie stellen wir sicher, dass nicht nur unsere Patienten von einer herausragenden Qualität profitieren, sondern alle CyberKnife Patienten weltweit.
Wir setzen mit unseren Arbeiten neue Standards für die Qualität der CyberKnife Radiochirurgie. Unser Qualitätsmanagement wurde 2016 von der Deutschen Gesellschaft für Radioonkologie (DEGRO) mit dem Preis für Hochpräzision-Strahlentherapie ausgezeichnet.
Hintergrund
Weltweit gibt es derzeit etwa 300 CyberKnife Systeme, europaweit sind es etwa 80. In Deutschland waren Ende 2018 insgesamt 11 CyberKnife Systeme an unterschiedlichen Standorten im Einsatz. Während der Behandlung wird ein Miniaturlinearbeschleuniger (6MV) auf dem Roboterarm des CyberKnife durch Stereo-Röntgenaufnahmen bildgeführt. Abweichungen zwischen der im Bestrahlungsplan definierten und der reellen Patientenposition im Behandlungsraum werden durch die automatische Robotersteuerung ausgeglichen. An der Weiterentwicklung und technischen Vereinheitlichung dieser sehr hohen technischen Präzision arbeiten wir kontinuierlich weiter.
In unseren Saphir Zentren in Kiel und Frankfurt am Main wird das CyberKnife ganzheitlich klinisch und medizin-physikalisch evaluiert. Primärer Fokus unserer Arbeit ist seither die Einführung neuer Messtechniken und Methoden zur CyberKnife Qualitätssicherung und die klinische Evaluation für die in Deutschland noch jungen Indikationsfelder der Radiochirurgie. In verschiedenen nationalen und internationalen Arbeitsgruppen setzen wir uns führend mit Empfehlungen für neue Qualitätsstandards und Optimierung zukünftiger Behandlungen ein.
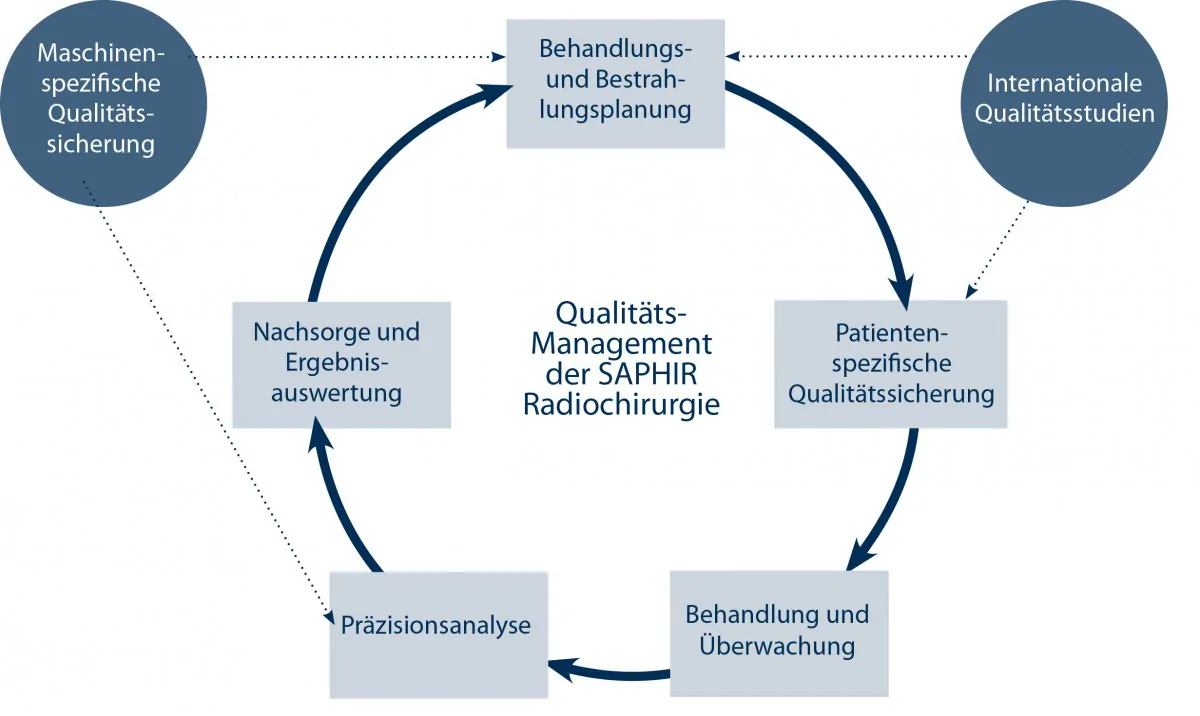
Ablauf Qualitätssicherung
Wir haben ein ganzheitliches Qualitätsmanagement für die radiochirurgische Behandlung am CyberKnife entwickelt, um den hohen Anforderungen der Technologie gerecht zu werden. Es umfasst die Maschinen- und patienten-spezifische Qualitätssicherung, die Qualitätsverbesserung der Behandlungs- und Bestrahlungsplanung, die Überwachung der eigentlichen CyberKnife Therapie, sowie die Fehleranalyse während und nach der Behandlung und vor allem die Ergebnisauswertungen im Verlauf der Nachsorge.